はじめに
筆者はがん免疫分野の研究者の端くれでもありますので、その視点から出来るだけ分かりやすく科学的に概説していきたいと思います。
患者さん、またそのご家族や、同分野に興味のある方々に、正しい知識を持って頂くことが目的です。当事者となって初めて情報を集めている方もいらっしゃるでしょう。医者の話が難しい、参考書を見ても意味がわからない、テレビのニュースではディフォルメし過ぎでイメージがわかない、など意見は様々でしょうが、少々専門的な解説でないと“得心”には至らないと思いますので小難しい部分もありますがご容赦ください。
初回である今回は、基本となる“がん”というものと、治療法に関する体系的な話になります。
がんについての説明として、分かり易く解説された資料は様々ありますが、どうでしょう、例えば以下のがん情報サービスのページを見て、確かに嘘偽りなく説明されていますが、がんとどう闘えば良いのかイメージが湧くでしょうか。
がんは元々私達の体を構成していた細胞であり、それが何らかの異変を来たし、無秩序に増えてきたものという知識は多くの方がお持ちかもしれません。その通りです。
放っておけばどんどん増えてきてしまうので、とにかく体から取り除かなければなりません。そこで研究開発されてきたのが、長年に渡って標準治療と言われてきた手術・放射線・化学療法という三大治療技術です。まずはそこからお話ししましょう。
三大治療技術
1. 手術
手術は言わずもがな、がんを外科的に、物理的に“取り除く”手法です。最も原始的かつ今なお最大の武器と言っても過言ではありません。取り切れるなら取り切る、大原則です。医療系ドラマや漫画・アニメでも脚光を浴びる医療現場での“分かり易い”治療技術だと思います。私も小学生の頃から親しんだ漫画、手塚治虫の代表作の一つ『ブラックジャック』を読み、感銘を受けたものです。
現代ではブラックジャックのような“何でも出来るスーパー外科医”ではなく、高度に専門性を高めたスペシャリストが育成されるようになってきました。がんだけではなくあらゆる疾患について、対象となる部位により処置する医師の専門(科)が異なるということを見聞きされることもあるかもしれません。
それだけ手技は成熟してきており、それをサポートする体制(器具や検査装置のみならず、人の配置や全身管理技術なども)も充実してきています。ただし、浸潤(がん細胞が正常組織に染み入っている状態)や転移が限定的な場合に限られます。がん組織を物理的に排除することが目的の治療法ですから、取りきれないほど広がっていたり散らばっていたりする場合には手に負えません。
2. 放射線

放射線治療は外科的な侵襲を伴わず、身体の外から放射線を当ててがん細胞にダメージを与えようという戦略です。各種検査でがん組織の正確な位置を把握し、局所的に高い線量が当たるように工夫を施す方法と、全身に放射線を当てる方法とがあります。
放射線量と聞くと、原発事故の際に耳にするような“放射能汚染”を思い浮かべるかもしれません。放射線にも種類があり、透過性やエネルギー量は、、、と言い出すとここでは混乱の元ですので、とりあえず一定以上の放射線が当たると細胞が死ぬ、という事実だけご理解下さい。放射線は高エネルギーですので、細胞に当たるとその設計図たるDNAが破壊され、細胞が死に至ります。
白血病のように全身に散らばる場合には全身に当てなければいけませんし、脳の奥のような局所的ではあるものの手術が難しい部位の場合にはピンポイントで狙い撃ちすることもします。
原理的にはDNAの破壊を伴う細胞死の誘導であり、がん細胞も正常細胞も死んでしまいます。骨髄に当たると造血細胞にもダメージが及ぶため、血球数が減少することにも繋がります。倦怠感や疲労感、食欲不振なども挙げられることがありますが、後述の抗がん剤のような強い症状では無いことが大半のようです。
3. 化学療法

化学療法と一言で言っても、多くのバリエーションがあります。抗がん剤という言葉はご存知の方も多いでしょう、これがその代表格です。分子標的薬なども登場し、その臨床での使用方法は多岐に渡ります。飲み薬もあれば点滴剤もあります。
抗がん剤の原理は、細胞の増殖を止めることです。細胞が分裂するには様々なステップが必要で、中でも材料を集めて組み立てる工程や分裂するために細胞の骨格を動かす工程を邪魔してやるのが主な作用です。
レンガを積み上げるのを邪魔したり、梯子を動かせないようにしてみたり、と言ったイメージです。
つまり、よく分裂する細胞ほど影響が強く出ます。がん細胞は正常な細胞よりも分裂速度が速いことが多いですので、それを利用するわけです。全身に回った抗がん剤は全身の細胞に作用しますが、特に分裂が盛んながん細胞で影響が大きく出る(=ダメージが大きい)ことを期待するわけです。
しかし、正常組織でも分裂が盛んな部位はあります。例えば血液は毎日作り続けられていますし、消化管の表面の粘膜も日々入れ替わっていて、髪の毛も毎日伸び続けているのは毛根で細胞分裂が盛んに起こっているからです。
お気付きの通り、抗がん剤で出る副作用は分裂が盛んな部位に強く出るのです。血球数は減少し、吐き気・嘔吐に悩まされ、髪が抜ける。これは細胞分裂を阻害された結果なのです。
第四の治療技術
ではこれ以上打つ手はないのか?最近聞く治療方法はこれらとは違うような?
その通りです。上述の三大標準治療は今も現役ですが、それを補完する或いは協調して治療体系を大きく変える存在として、免疫治療が登場してきました。
これまでの治療技術とは一線を画する、全く異なる治療方法です。
4. 免疫チェックポイント阻害剤
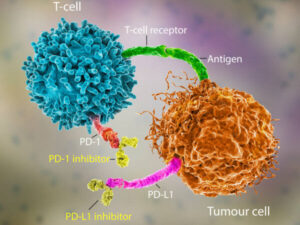
最初に一般に認知されたのは、オプジーボという抗PD-1抗体ではないでしょうか。本庶佑先生がノーベル賞を受賞されたことが日本では特に話題になったと思います。
免疫については改めて別の記事にまとめたいと思いますが、オプジーボの機能を説明するために簡単に触れます。免疫とは、体に備わった異物の認識排除システムです。多くのセンサーと武器が備わり、それぞれが協調して機能しています。
がん細胞を認識・攻撃可能な部隊も備わっており、日常的に発生するがん予備軍である異常細胞はこのシステムで日々排除されています。しかし、がん組織を形成するほどの言わば“エリート”がん細胞は、このシステムの目を逃れる術を持っています。
その術を封じる一つがオプジーボです。つまり、上記の抗がん剤とは異なり、オプジーボ自身はがん細胞を攻撃しません。オプジーボがあるおかげで、がん細胞による目くらましが封じられ、免疫システムが働けるように、つまりがん細胞を排除出来るようになるのです。
ただし、そのような“働ける”免疫システムが備わっているかどうかは、患者さん毎に異なっています。それ故に、オプジーボが強く効いてくれる割合は残念ながらまだそれほど高いものではありません。この要因については改めて別の記事にまとめようと思います。
また、免疫チェックポイント阻害剤は今では複数の製品が市販されるようになり、中には2兆円を超える売り上げが見込まれる製品まで登場しています。それは、これまでの治療薬には無い全く新しい利き方をすることが大きな要因になっています。
durable responseとも呼ばれ、要は効き始めるとがんが完全に治る、という効き方をするのです。正に免疫によるがん細胞の駆逐が始まっていることに他なりません。
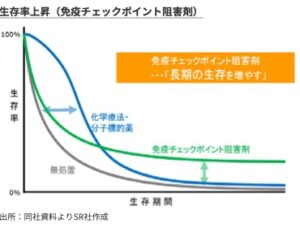 出典:シェアードリサーチ社 キャンバス4575(URLは以下)
出典:シェアードリサーチ社 キャンバス4575(URLは以下)
5. 抗体医薬品

これは免疫システムを用いるという意味で分類しました。モノとしては既に30年前に存在しており、最初に登場した抗CD20キメラ抗体リツキシマブ(商品名:リツキサン)は2011年には全世界で抗がん剤ベストセラーになったほど良く使われ、良く効く薬です。
これは、ヒトの免疫細胞のうちB細胞と言われる細胞が産生する抗体と言われる血液中の武器の一つを応用したものです。新型コロナのワクチン然り、体がこの抗体というものを持つとそれに狙われた病原体や細胞は生きてはいられません。その仕組みは中々に複雑ですので別の機会にしますが、主に白血球や補体という他の成分の手を借りることになります。
リツキシマブに代表される抗体医薬品は、体に作らせるのではなく出来上がったものを注射しますので、狙い通りの細胞に確実に大ダメージを与えます。この戦略は大きな成功を収め、様々な抗体医薬品が登場しました。乳がんなどにはHer2を狙うハーセプチン、大腸がんなどにはアービタックス、2021年に日本でも承認を受けたユニツキシンは小児の神経芽腫の治療薬です。
しかし、これもまた諸刃の剣です。例えばこのリツキシマブ、CD20という分子を表面に持つ細胞を根絶やしにするので、CD20を持った白血病細胞はひとたまりもありません。しかしこのCD20、正常なB細胞も持っているのです。つまり、正常だろうががん細胞だろうが見境なく、CD20を持つ細胞は大ダメージを受けます。
ちなみに、新型コロナに対する抗体カクテル療法というのも同じ原理ですが、この場合のターゲットはウイルス/ウイルス感染細胞ですので、正常細胞に広範に大ダメージが及ぶということは無さそうです。
6. 細胞医薬品(再生医療等製品)

本稿で大分類してきた最後の項目は、細胞医薬品です。近年、CAR-T(カーティー)細胞という高額(1回あたり数千万円)な医薬品が登場してきたことをご存知の方もいらっしゃるかもしれません。最初に承認を得たのはキムリアという薬です。
これは患者さん自身の血液から採取された細胞を培養し、遺伝子組換えを経て得られた言わばサイボーグ細胞です。原理は、上記の抗体医薬品に近い構造物を免疫細胞に移植することで、特定の目印を持つ細胞を細胞で攻撃する、というもの。
抗体医薬品とは異なりそれ単独でがん細胞を傷害可能で、また改変する遺伝子により複数の機能を付加することも可能になります。CAR-T細胞はその名の通り元々はT細胞と言われる白血球の一種です。そのため、基本性能は元々のT細胞に依存します。その機能を強化する目的で様々な改変が試みられています。
更に最近では、T細胞よりもNK細胞の利用に注目が集まってきています。これは、T細胞よりもがん細胞を攻撃する力を強化しやすいことや、がん細胞を認識するセンサーを多く持っていることなどの性能面と、T細胞と異なりより安全に他人の細胞を使えるという強みに着目しての流れです。
しかし何れにしても細胞を量産して医薬品として普及させるには、周辺技術がまだまだ未熟です。それ故にどうしてもコストは嵩み、治療を受けられる患者さんが限定的という弱みがあります。今後の開発に期待です。
終わりに
以上のように、この数十年間に渡って人類はがんと闘ってきています。その戦いは今なお続いていますが、着実に治療成績は向上してきています。
患者さんは元より、医療従事者や研究者達も必死に闘っています。今や二人に一人はがんになり、三人に一人はがんで亡くなるというのが日本です。世界を見ても高齢化が進めば、がんは避けては通れない厄介な相手です。革新的な治療技術が日の目を見られるよう、応援していきたいものです。私自身も全力で取り組む所存です。






コメント